BLEFAROSPASMO ESSENZIALE E DISTONIE FACCIALI
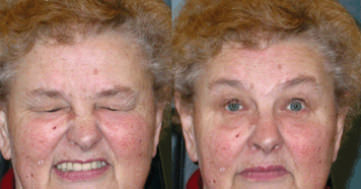
BLEFAROSPASMO ESSENZIALE BENIGNO (o BEB): si intende un disordine idiopatico (cioè senza una ovvia spiegazione sistemica o una causa esterna) caratterizzato da una involontaria contrazione bilaterale spastica (distonia) del muscolo orbicularis oculi, sottile strato muscolare sottostante la cute palpebrale e presente in tutta le regione perioculare deputato alla chiusura delle palpebre ed innervato dal VII nervo cranico (nervo facciale). La spasmo muscolare può durare da alcuni secondi fino anche ad alcuni minuti, con un periodo di rilassamento intercorrente di durata variabile. Si tratta di un processo patologico progressivo, in quanto con la progressione della malattia i periodi di contrazione muscolare (spasmo) diventano più frequenti e duraturi mentre i periodi di pausa (rilassamento muscolare) diventano più brevi, conducendo alla chiusura forzata degli occhi nei pazienti colpiti. Durante gli stadi avanzati, possono essere anche coinvolti altri muscoli del viso innervati dal nervo facciale, in genere definiti come protrattori (orbicularis oculi, corrugatore e procero).
Il Blefarospasmo fu riportato come entità patologica in Letteratura Scientifica nel 1870 grazie a studi condotti dal medico tedesco Talkow. Nel 1887, Wood caratterizzò le distonie facciali ed oromandibolari, mentre nel 1910 il neurologo francesce Meige descrisse spasmi della regione media del viso e regione mascellare/mandibolare in una serie di pazienti con blefarospasmo.
La prevalenza del BEB è tra 5 e 13 casi ogni 100.000 abitanti, con un esordio in genere tra la quinta e la settima decade di vita. E’ inoltre riportato un rapporto Femmine/Maschi pari a 3/1.
La maggior parte del BEB sono sporadici. Tuttavia il 20% dei casi hanno una storia famigliare positiva per distonie, suggerendi una possibile eziologia genetica. Alcuni studi hanno suggerito che distonie focali come il BEB hanno una ereditarietà autosomica dominante a ridotta penetranza
Fino alla metà del 20° secolo, il blefarospasmo era considerato una condizione psichiatrica. Si pensa oggi che l’ eziologia sia multifattoriale. Il Dott. Marsden rinforzò l’ opinione del Dott. Meige, indicando un possibile problema entro i gangli della base, all’ interno dei quali giace il centro di controllo dell’ ammiccamento. Studi scientifici neuro-patologici nel BEB hanno dimostrato una perdita di neuroni dopaminergici nella sostanza nigra. Il Dott. Etgen, avvalendosi di studi mendiante analisi morfometriche e risonanza magnetica, riportò un incremento bilaterale di materia grigia a livello del putamen di pazienti affetti da blefarospasmo. In un altro studio simile, condotto dal Dott. Obermann, veniva riscontrata al contrario una diminuzione della materia grigia a livello del putamen, ed un aumento a livello del nucleo caudato e del cerebellum. Altri studi condotti su modelli di scimmie suggerivano l’ ipofunzione del putamen mediato dalla deficienza dei recettori dopaminergici D2 come possibile ruolo nella patofisiologia della distonia.
Studi scientifici condotti su 272 persone affette da BEB hanno rivelato l’ insieme di segni e sintomi oculari caratteristici di questa condizione: secchezza oculare, sensazione di corpo estraneo, irritazione, fotofobia. In una buona % di pazienti erano presenti segni oculari specifici, fatto che potrebbe suggerire la possibilità che disordini oftalmologici possano agire da trigger conducendo ad una modificazione dell’ ammiccamento secondario. Alcuni soggetti potrebbero inoltre essere predisposti geneticamente per un’ anomala eccitabilità inter-neuronale.
L’ occhio secco è un frequente riscontro in pazienti affetti da BEB. La fotofobia è presente in circa 80% dei casi e spesso scatena gli spasmi.
Descritti casi di BEB dopo mesi o anni da paralisi del facciale. In questi casi è stato ipotizzato che una cronica irritazione corneale associata a input afferenti cronicamente disturbati dal lagoftalmo paralitico condurrebbero ad un’ anormale sensibilità del riflesso di ammiccamento.
Il Blefarospamo Essenziale Benigno rientra nel gruppo delle distonie facciali, ognuna con caratteristiche e periodo e modalità di insorgenza specifici.
Esse sono: BEB, Aprassia dell’ apertura palpebrale, Spasmo Emifacciale, Rigenerazione aberrante del nervo facciale
Pazienti affetti da BEB sono spesso congedati dal medico come pazienti affetti da occhio secco, risultando in una ritardata diagnosi.
Diagnosi differenziale del BEB include le forme di blefarospasmo legato a farmaci, chiamato anche distonia tardiva, collegato all’ uso di neurolettici. Il BEB può inoltre essere una caratteristica di altri disturbi neurologici sistemici come il Parkinson o sindromi Parkinsoniane. Altre diagnosi differenziali comprendono lesioni del Sistema Nervoso Centrale a livello dei gangli della base, del talamo o della corteccia cerebrale secondario a processi demielinizzanti o eventi cerebro-vascolari.
Semplici fascicolazioni, tic motori, sindrome di Tourette, blefarospasmi psicogeni devono essere sempre esclusi.
La valutazione clinica del paziente dovrebbe includere sempre una documentazione dei muscoli coinvolti, la frequenza di ammiccamento, la presenza di aprassia (o prolungata chiusura palpebrale) o di chisura forzata e spasmo, presenza di debolezza del nervo facciale o di rigenerazione aberrante. Importante è anche valutare il sollievo dei sintomi ottenuto con la chisura palpebrale bilaterale e la presenza di trigger point di pressione a livello del viso che possono migliorare la sintomatologia. Un esame mediante lampada a fessura valuterà presenza di occhio secco e blefariti associate.
Durante l’ inquadramento diagnostico-terapeutico sono importanti le scale di disabilità. Ne esistono molte, ma la migliore scala adoperata da centri di riferimento del Blefarospasmo a livello mondiale è la BDS (Blepharospasm Disability Scale), utile strumento di valutazione che può essere completato dal paziente velocemente e con minime istruzioni. Un’altra scala importante è la Jankovic Scale per valutare severità e frequenza degli spasmi.
I possibili effetti avversi sono sia connessi con la malattia stessa che derivati dal trattamento con tossina botulinica: ptosi palpebrale, secchezza oculare, debolezza del nervo facciale, bruciore, entropion, ectropion, epifora.
Complicazioni della chirurgia sono: linfedema, anestesia sopraorbitaria, esposizione corneale, infezione, ptosi, retrazione palpebrale superiore e inferiore, trichiasi e deformità cantale.
Si tratta di un disordine particolarmente resistente a vari metodi di trattamento, sia medico che chirurgico e non è conosciuta in Letteratura Scientifica casistica caratterizzata da risoluzione spontanea.
Prima di iniziare il trattamento medico è importante offrire ai pazienti ed ai parenti adeguate spiegazioni e supporto. Famiglia ed amici giocano infatti un ruolo chiave che non dovrebbe essere ignorato. Come accade in Inghilterra con società scientifiche dedicate alla patologia, anche in Italia è presente l’ Associazione Italiana per la Ricerca sulla Distonia, attraverso cui i pazienti possono trovare giuste informazioni ed assistenza.
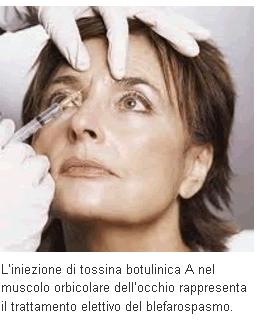
TERAPIA MEDICA: Il trattamento dell’ occhio secco e della blefarite sono essenziali e considerato il primo approccio medico-terapeutico. Il trattamento con iniezioni di Tossina Botulinica (BTX) rappresenta oggi il cardine della cura delle distonie focali come il BEB. Sebbene esistano 7 differenti sierotipi di tossina (A-G), oggi sono commercialmente disponibili solo sierotipi A e B. Sembra che il sierotipo BTX-A sia preferito alla tossina B per la maggior emivita e minor dolorabilità durante l’atto di iniezione.Inoltre la Tossina A è il più potente sierotipo bloccante la trasmissione neuromuscolare. Esistono varie preparazioni: Botox, Dysport, Xeomin, Chinese BTX-A. Sembra però che il BTX-A sia preferibile nella maggior parte dei pazienti per maggior efficacia. Per ridurre effetti collaterali, generalmente la dose iniziale per ogni sito è 0,1 mL con 2,5 unità, aumentando se necessario nelle sedute successive e coinvolge 4-5 siti perioculari in base alle necessità del paziente. Ripetute iniezioni sono offerte ai pazienti ogni 3 mesi o più, in base alla durata su ogni individuo. Alcuni pazienti nel tempo possono sviluppare anticorpi contro la tossina botulinica, ma questa evenienza risulta rara se vengono utilizzate dosi cumulative minori di 50 unità per ogni seduta.
Alcuni studi su casistiche non molto numerose riportano risultati di terapie sistemiche applicate per BEB, comprendenti Aloperidolo, L-Dopa, Deprenyl, Trihexyphenidyl e Clonazepam.
TERAPIE ACCESSORIE: i filtri occludenti di Bangerter (speciali filtri di plastica adesivi applicati agli occhiali che bloccano la trasmissione della luce e riducono l’ acuità visiva) possono essere utilizzati in forme di blefarospasmo bilaterale indotto da paralisi del faciale, rendendo talvolta il paziente parzialmente o totalmente asintomatico senza la necessità di iniezioni di botulino. Un altro filtro che può ridurre la fotofobia dei pazienti è il FL-41, che filtra la luce con lunghezza d’onda di 450-650 nm (spettro verde-blu) e porta giovamento a chi lo abbina alle proprie lenti tempiali.
TERAPIA CHIRURGICA: precedentemente all’ avvento del trattamento con BTX, la chirurgia (neurectomia facciale e miectomia dell’ orbicolare) giocava il ruolo principale nella gestione dei pazienti affetti da BEB. La chirurgia continua ancora oggi ad offrire benefici in pazienti refrattari a terapia medica. Possono essere eseguite sia miectomie limitate dell’ orbicolare oppure estese al procero e corrugatore. Risulta fondamentale avvertire i pazienti del fatto che la chirurgia non sempre è curativa al 100% e spesso il paziente necessita ancora di trattamenti con BTX anche dopo l’ intervento. Talvolta pesi d’oro o segmenti/catene di platino possono poi essere inseriti in alcuni casi con successo nelle palpebre superiori di questi pazienti per migliorare i sintomi legati al BEB.